
自2019年底新冠疫情爆发以来,全球科学家和医疗工作者一直在寻找有效的治疗方法,从瑞德西韦到糖皮质激素,再到单克隆抗体和口服抗病毒药,多种药物被探索和应用于临床,在这个过程中,一个原本用于流感的药物——奥司他韦(Oseltamivir)——也被纳入讨论范围,奥司他韦是否对新冠病毒有效?其作用机制和实际应用价值如何?本文将深入探讨这一问题,分析奥司他韦在新冠治疗中的潜力与局限。
奥司他韦是一种神经氨酸酶抑制剂,主要用于流感的治疗和预防,其作用机制是通过抑制流感病毒的神经氨酸酶,阻止新形成的病毒颗粒从感染细胞中释放,从而减缓病毒在体内的传播,自1999年上市以来,奥司他韦已成为全球最常用的抗流感药物之一,尤其在甲型和乙型流感治疗中表现出显著效果。

新冠病毒(SARS-CoV-2)与流感病毒在结构和复制机制上存在本质区别,新冠病毒是一种正义单链RNA病毒,依赖其刺突蛋白与人体细胞表面的ACE2受体结合进入细胞,并通过自身的RNA聚合酶进行复制,相比之下,流感病毒的复制依赖于神经氨酸酶,这一根本差异意味着,奥司他韦直接抑制新冠病毒的可能性极低,世界卫生组织(WHO)和多国指南均明确指出,奥司他韦不适用于新冠治疗,除非患者同时合并流感感染。
尽管理论上奥司他韦对新冠病毒无效,但疫情初期,由于抗病毒药物的稀缺和临床需求的紧迫,部分医疗单位曾尝试将奥司他韦用于新冠患者,这一做法主要基于以下考虑:第一,流感与新冠症状相似,早期难以快速鉴别诊断;第二,奥司他韦的安全性较高,医生倾向于“试错”治疗;第三,一些体外研究表明,高浓度奥司他韦可能对某些冠状病毒有微弱抑制作用。
临床数据并未支持奥司他韦对新冠的有效性,一项针对武汉疫情初期的回顾性研究显示,使用奥司他韦的患者在病毒转阴时间、症状缓解或死亡率方面与未使用组无显著差异,另一项发表在《柳叶刀》上的多中心研究也指出,奥司他韦不能改善新冠患者的临床结局,这些结果进一步证实了奥司他韦并非新冠特效药。
奥司他韦对新冠无效的原因是多方面的,作用靶点不同,新冠病毒不含神经氨酸酶,因此奥司他韦无法干扰其复制周期,病毒复制机制的差异使得奥司他韦即使在高浓度下也难以抑制新冠病毒,新冠的病理生理过程涉及免疫过度激活和炎症风暴,而奥司他韦主要针对病毒本身,对免疫调节无直接作用。

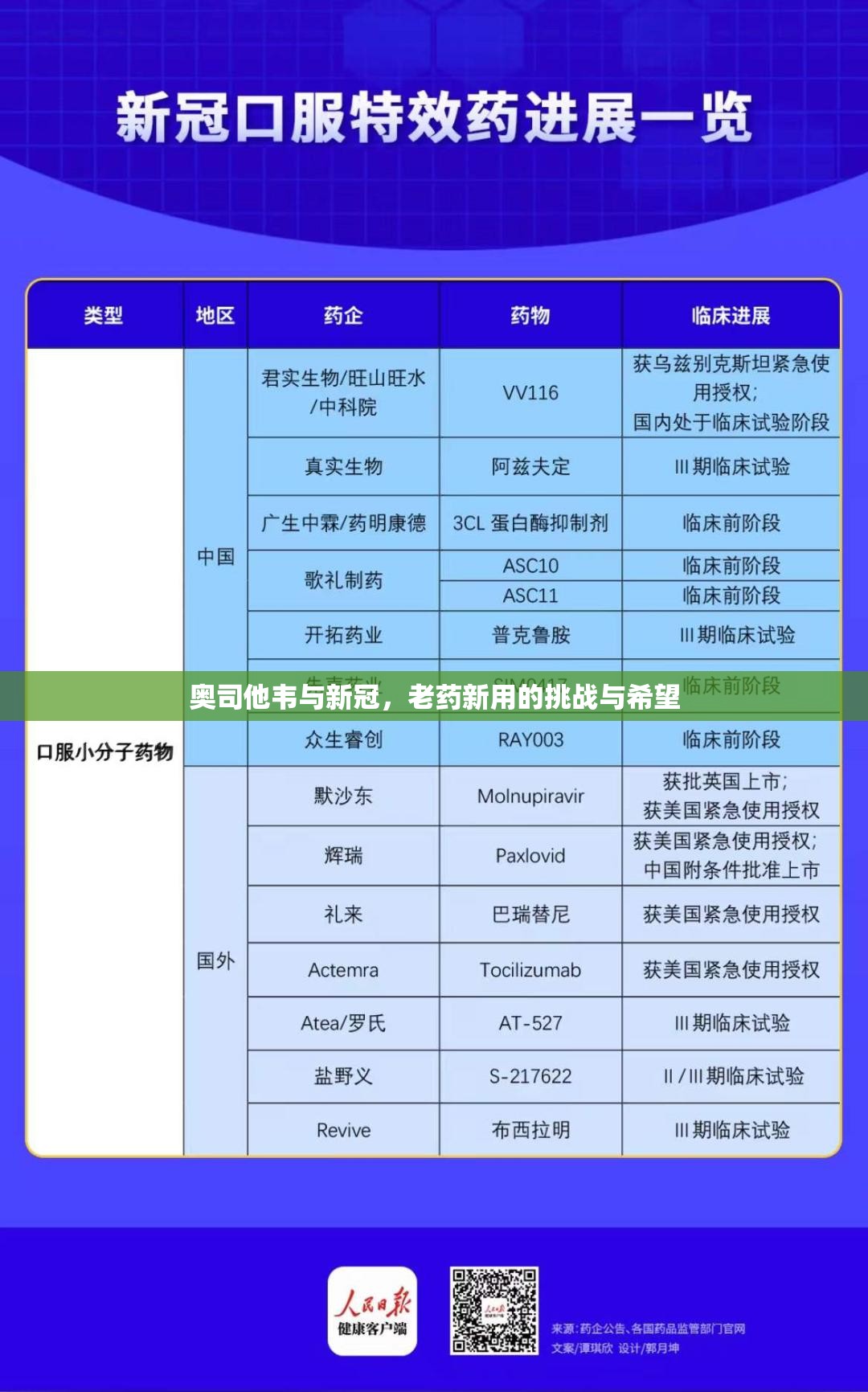
相比之下,专门针对新冠病毒开发的药物如帕克斯洛维德(Paxlovid)和瑞德西韦(Remdesivir)则通过抑制病毒蛋白酶或RNA聚合酶发挥作用,其设计更具针对性,帕克斯洛维德可将高危患者的住院或死亡风险降低89%,这些药物的成功也反衬出奥司他韦在新冠治疗中的局限性。
尽管奥司他韦对新冠直接作用有限,但其在疫情期间仍发挥了间接价值,流感与新冠共感染的情况并不罕见,研究显示,约3-5%的新冠患者同时感染流感病毒,此时使用奥司他韦可有效控制流感症状,减少并发症风险,一些学者提出,奥司他韦可能通过免疫调节或抗炎作用间接影响新冠病程,但这一假设尚未得到充分证据支持。
联合用药可能是奥司他韦的一个探索方向,在缺乏特异性抗病毒药物的早期,部分医生尝试将奥司他韦与干扰素或洛匹那韦/利托那韦联用,以期协同抑制病毒,这类方案并未显示出显著优势,且可能增加不良反应风险,随着更多特效药的出现,此类尝试已逐渐减少。
奥司他韦在新冠中的探索为未来新发传染病应对提供了重要启示,第一,老药新用需建立在科学机制之上,而非盲目试错,第二,快速鉴别诊断至关重要,避免因误诊导致错误用药,第三,全球应加强抗病毒药物储备和研发,以应对多种病毒威胁。
奥司他韦仍是流感防控的基石药物,但其在新冠中的角色已基本明确:它不是新冠特效药,但可在特定场景下(如流感合并感染)辅助使用,随着病毒变异和疫情演变,科学家可能继续挖掘其潜力,例如通过结构改造或与新药联用,但就现阶段而言,新冠治疗应依赖经严格验证的药物和疫苗。
新冠疫情重新定义了抗病毒治疗的格局,也让我们认识到“老药新用”的挑战与局限,奥司他韦作为流感领域的明星药物,虽未能在新冠战场复制成功,但其探索过程丰富了医学应对突发传染病的经验,在科学与理性的指引下,人类终将找到与病毒共存的智慧与力量。
(字数:约1350字)

发表评论
暂时没有评论,来抢沙发吧~